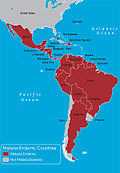
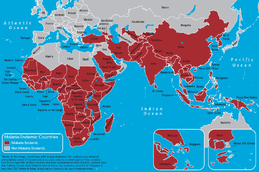
Malaria jest chorobą zakaźną wywoływaną przez pasożyta z rodzaju Plasmodium i przenoszoną głównie przez ugryzienie zakażonego komara. Do zakażenia dochodzi, gdy pasożyt przedostaje się do krwi człowieka i następnie rozwija się w organizmie, co w ciężkich przypadkach może prowadzić do zgonu. Na świecie malaria powoduje setki tysięcy zgonów rocznie, a największe obciążenie chorobowe występuje w krajach tropikalnych.
Pasożytem wywołującym malarię jest pierwotniak z rodzaju 'Plasmodium'. Wśród gatunków istotnych dla zdrowia ludzi wyróżnia się m.in. Plasmodium falciparum, P. vivax, P. ovale, P. malariae oraz P. knowlesi. Pierwotniaki to organizmy jednokomórkowe — mają jedną komórkę — ale nie są bakteriami.
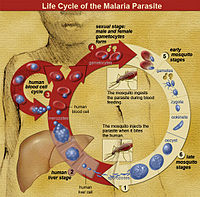
Jak dochodzi do zakażenia (cykl życiowy i wektory)
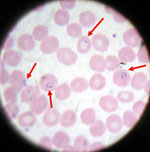
Zakażenie rozpoczyna się, gdy zakażony samica komara z rodzaju Anopheles podczas ssania krwi wstrzykuje do skóry człowieka formy pasożyta zwane sporozotami. Sporozoty przedostają się do wątroby, gdzie dojrzewają i uwalniają merozoity, które z kolei atakują krwinki czerwone. W krwinkach pasożyt rozmnaża się i powoduje ich rozpady — to prowadzi do napadowych gorączek i innych objawów.
Tylko żeński komar przenosi malarię, ponieważ tylko samice pobierają krew — męskie komary odżywiają się głównie nektarem kwiatów. W organizmie komara dochodzi do rozmnażania płciowego pasożyta i w efekcie powstają formy (sporozoty) lokalizujące się w gruczołach ślinowych komara, skąd trafiają do następnego gospodarza.
Poza układem wektorowym, malaria może być przenoszona również drogami pozakomarowymi:
- zakażenie w czasie ciąży (tzw. transmisja matka-płód) — pasożyt może przeniknąć przez łożysko do płodu,
- przez transfuzję krwi zawierającą pasożyta,
- przez użycie skażonej igły lub narzędzi medycznych (np. w zabiegach, narkomanii),
- rzadziej przez przeszczepy narządów.
Objawy
Okres wylęgania zależy od gatunku Plasmodium i wynosi zwykle od kilku dni do kilku tygodni (w przypadku P. vivax i P. ovale mogą występować długie utajone postacie wątrobowe). Do typowych objawów należą:
- gorączka (często o przebiegu napadowym), dreszcze, poty,
- bóle głowy i mięśni, ogólne osłabienie,
- nudności, wymioty, biegunka,
- niedokrwistość i powiększenie śledziony,
- w ciężkich przypadkach — zaburzenia świadomości (malaria mózgowa), niewydolność nerek, zaburzenia oddychania, niewydolność wielonarządowa.
Rozpoznanie
Rozpoznanie opiera się na badaniach laboratoryjnych:
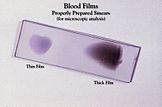
- badanie mikroskopowe rozmazu krwi (gruby i cienki rozmaz) — nadal złoty standard,
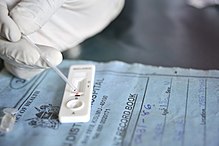
- szybkie testy diagnostyczne (RDT) wykrywające antygeny Plasmodium,
- testy molekularne (PCR) w trudnych do rozstrzygnięcia przypadkach lub dla oznaczenia gatunku.
Leczenie
Wybór leczenia zależy od gatunku, ciężkości choroby, regionu (oporność lekowa) oraz stanu pacjenta. Ogólne zasady:
- w przypadku ciężkiej malarii (np. zakażenie P. falciparum z objawami ostrymi) — leczenie dożylne (np. artesunat dożylny), postępowanie szpitalne, monitorowanie funkcji narządów, leczenie powikłań,
- w łagodnej/umiarkowanej malarii pierwszego rzutu dla P. falciparum są zwykle artemisininowe terapie skojarzone (ACT),
- w zakażeniach P. vivax i P. ovale stosuje się leki usuwające formy krwinkowe, a następnie lek przeciwko formom utajonym w wątrobie (np. primaquinę) w celu zapobiegania nawrotom — przed podaniem primaquiny zaleca się badanie na niedobór enzymu G6PD,
- w przypadku oporności na leki terapeutyczne wybiera się alternatywne schematy — problemem jest narastająca oporność na niektóre preparaty (np. chloroquine, lokalne profile oporności na artemisininy w niektórych regionach).
Zapobieganie
Zapobieganie malarii obejmuje działania indywidualne i publiczno‑zdrowotne:
- kontrola wektorów: moskitiery impregnowane insektycydem (ITN), wewnętrzne opryskiwanie ścian (IRS), eliminacja miejsc rozrodu komarów,
- stosowanie repelentów, ubrań osłaniających ciało, unikanie wychodzenia o zmierzchu i w nocy w rejonach endemicznych,
- chemioprofilaktyka dla podróżnych — dobór leku zależy od kierunku podróży i oporności w danym regionie (np. atowakon‑proguanil, doksycyklina, meflochina, chlorochina tam, gdzie jest skuteczna) — ważne przestrzeganie schematu (przed wyjazdem, podczas pobytu i po powrocie),
- bezpieczeństwo transfuzji krwi i procedur medycznych — badanie krwi dawców, stosowanie jałowych igieł i strzykawek,
- szczepienia: dostępna jest szczepionka RTS,S/AS01 przeciwko P. falciparum stosowana w programach pilotażowych i krajowych programach szczepień u małych dzieci w niektórych krajach afrykańskich; jej skuteczność jest umiarkowana i nie zastępuje innych działań zapobiegawczych.
Szczególne grupy ryzyka
Dzieci poniżej 5. roku życia, kobiety w ciąży oraz osoby nieuodpornione (np. podróżnicy z krajów bezmalarycznych) mają większe ryzyko ciężkiego przebiegu. Kobiety w ciąży powinny unikać podróży do rejonów wysokiego ryzyka; w krajach endemicznych stosuje się profilaktyczne programy, np. przerywane leczenie profilaktyczne w ciąży (IPTp).
Postępowanie przy podejrzeniu zakażenia
Przy podejrzeniu malarii (gorączka po pobycie w rejonie endemicznym, objawy sugerujące malarię) należy niezwłocznie zgłosić się do lekarza. Wczesne rozpoznanie i natychmiastowe leczenie znacząco zmniejszają ryzyko powikłań i zgonu.
Informacje tu zawarte mają charakter ogólny i nie zastępują porady lekarza. Jeśli istnieje ryzyko narażenia lub występują objawy, skonsultuj się z lekarzem lub specjalistą chorób zakaźnych.