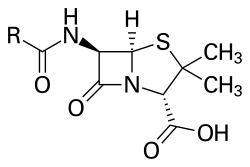
Antybiotyk (lub antybakteryjny) jest związkiem chemicznym, który zabija bakterie lub spowalnia ich wzrost. Stosuje się je jako leki do leczenia chorób wywoływanych przez bakterie. Pierwszym odkrytym antybiotykiem była penicylina, naturalny antybiotyk wytwarzany przez grzyby. Produkcja antybiotyków rozpoczęła się w 1939 roku, a w dzisiejszych czasach są one wytwarzane na drodze syntezy chemicznej. Antybiotyki nie mogą być stosowane do leczenia wirusów.
Jak działają antybiotyki?
Antybiotyki działają poprzez cele biologiczne w komórce bakteryjnej, które są niezbędne do jej przeżycia lub rozmnażania. W praktyce rozróżnia się dwa podstawowe typy działania:
- Bakteriobójcze — zabijają bakterie.
- Bakteriostatyczne — hamują wzrost i namnażanie bakterii, co umożliwia układowi odpornościowemu organizmu ich eliminację.
Rodzaje antybiotyków i mechanizmy działania
Antybiotyki można podzielić ze względu na spektrum działania (wąskie vs. szerokie) oraz mechanizm działania. Najczęściej spotykane mechanizmy to:
- Hamowanie syntezy ściany komórkowej (np. penicyliny, cefalosporyny) — prowadzi do pęknięcia komórki bakteryjnej.
- Hamowanie syntezy białek (np. tetracykliny, makrolidy, aminoglikozydy) — uniemożliwia bakteriom produkcję niezbędnych białek.
- Zakłócenie syntezy kwasów nukleinowych (np. chinolony, rifampicyna) — blokuje replikację DNA lub transkrypcję RNA.
- Blokowanie szlaków metabolicznych (np. sulfonamidy, trimetoprim) — hamuje enzymy potrzebne do syntezy ważnych związków.
- Uszkadzanie błony komórkowej (np. polimyksyny) — prowadzi do utraty integralności komórki.
Kiedy stosować antybiotyki?
Antybiotyki stosuje się wyłącznie w zakażeniach bakteryjnych. Nie pomagają w zakażeniach wirusowych (np. większość przeziębień, grypa). Decyzję o zastosowaniu antybiotyku powinien podjąć lekarz po rozpoznaniu i — jeśli to możliwe — po wykonaniu badań (np. badanie bakteriologiczne z antybiogramem).
- Wskazania częste: zapalenie płuc, zapalenie ucha środkowego (w określonych przypadkach), zakażenia skóry i tkanek miękkich, zapalenie dróg moczowych, sepsa.
- Rozważne podejście: w wielu samoograniczających się infekcjach lekarz może zalecić obserwację i leczenie objawowe zamiast natychmiastowego antybiotyku.
Jak stosować antybiotyki bezpiecznie?
- Przyjmuj lek dokładnie według zaleceń lekarza: dawka, sposób przyjmowania i czas trwania leczenia są ważne.
- Nie przerywaj kuracji wcześniej niż zalecono — niedokończona terapia zwiększa ryzyko nawrotu i powstania oporności.
- Nie stosuj antybiotyków na własną rękę ani pochodzących z czyichś zapasów.
- Jeśli lekarz przepisuje antybiotyk o wąskim spektrum, zwykle jest to korzystne — celowane leczenie ogranicza szkody dla pożytecznej flory bakteryjnej.
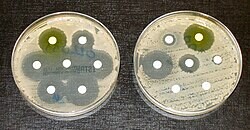
- W przypadku ciężkich zakażeń często wykonuje się posiew i antybiogram, by dobrać najbardziej skuteczny lek.
Skutki uboczne i przeciwwskazania
Antybiotyki, jak wszystkie leki, mogą powodować działania niepożądane. Najczęściej spotykane to:
- zaburzenia żołądkowo‑jelitowe (nudności, biegunka),
- reakcje nadwrażliwości (wysypka, pokrzywka, w rzadkich przypadkach wstrząs anafilaktyczny),
- zaburzenia flory bakteryjnej prowadzące do drożdżycy (np. kandydozy) lub biegunek poantybiotykowych,
- rzadziej — uszkodzenie wątroby, nerek lub słuchu (zależnie od grupy leku).
Jeśli masz alergię na antybiotyk (np. penicyliny), poinformuj o tym lekarza — konieczne może być zastosowanie alternatywy. W ciąży i podczas karmienia piersią wiele antybiotyków jest bezpiecznych, ale decyzję zawsze podejmuje lekarz, uwzględniając korzyści i ryzyko.
Oporność bakterii — poważny problem
Nadużywanie i niewłaściwe stosowanie antybiotyków przyczyniają się do powstawania bakterii opornych. Oporność może sprawić, że standardowe leki przestaną działać, co powoduje trudniejsze do leczenia infekcje i wyższe ryzyko powikłań. Dlatego istnieją programy antybiotykoterapii odpowiedzialnej (antimicrobial stewardship) promujące racjonalne przepisywanie i stosowanie antybiotyków.
Praktyczne wskazówki i zapobieganie
- Stosuj szczepienia zgodnie z zaleceniami — zmniejszają ryzyko niektórych bakteryjnych i wirusowych zakażeń.
- Dbaj o higienę rąk i zasady aseptyki, aby ograniczyć rozprzestrzenianie się bakterii.
- Unikaj dzielenia się lekami i nigdy nie używaj antybiotyku przepisanych komuś innemu.
- W razie wystąpienia objawów niepokojących (wysoka gorączka, duszność, ciężkie wymioty, objawy alergii) zgłoś się do lekarza lub na izbę przyjęć.
- Rozważ stosowanie probiotyków podczas lub po kuracji antybiotykowej, jeśli lekarz je zaleci — mogą pomóc w odbudowie flory jelitowej i zmniejszyć ryzyko biegunek.
Podsumowując: antybiotyki to skuteczne leki przeciwbakteryjne, ale powinny być stosowane rozsądnie i tylko wtedy, gdy są konieczne. W przypadku wątpliwości skonsultuj się z lekarzem, który dobierze odpowiedni lek i sposób leczenia.