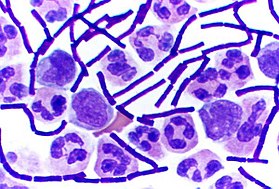
Bakterie Gram-dodatnie to te, które w barwieniu metodą Grama zabarwiają się na kolor ciemnoniebieski lub fioletowy. Jest to przeciwieństwo bakterii Gram-ujemnych, które nie są w stanie utrzymać fioletu krystalicznego. Zamiast tego przyjmują one przeciwbarwnik (safraninę lub fuksynę) i pojawiają się czerwone lub różowe.
Budowa ściany komórkowej
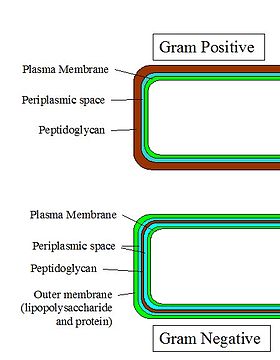
Kluczową cechą Gram-dodatnich jest gruba warstwa peptydoglikanu (mureiny), sięgająca nawet kilkudziesięciu nanometrów. To właśnie ona zatrzymuje kompleks fiolet krystaliczny–jodek podczas procesu barwienia, dzięki czemu komórki pozostają fioletowe po odbarwieniu alkoholem. W ścianie Gram-dodatnich występują także:
- kwasy tejchojowe i lipotejchojowe – związki zawierające reszty glicerolu lub rybitolu, które pełnią funkcje strukturalne, wpływają na adhezję i immunogenność;
- białka powierzchniowe i enzymy związane z mureiną, odpowiedzialne za przyleganie do tkanek gospodarza i unikanie odpowiedzi immunologicznej;
- brak zewnętrznej błony zewnętrznej typowej dla bakterii Gram-ujemnych (czyli brak lipopolisacharydu/LPS).
Peptydoglikan zapewnia bakteriom sztywność i odporność na ciśnienie osmotyczne; stąd obecność grubej warstwy ściany komórkowej jest elementem mechanicznego wsparcia, a nie jego brakiem.
Mechanizm barwienia Grama (krótkie przypomnienie)
- Kompleks barwiący: fiolet krystaliczny wiąże się z komórką, następnie dodaje się jod, który tworzy nierozpuszczalny kompleks CV–I.
- Odbarwianie alkoholem lub acetonem: w komórkach Gram-dodatnich gruba warstwa peptydoglikanu zatrzymuje kompleks, natomiast w Gram-ujemnych kompleks jest wypłukiwany z powodu cienkiej warstwy peptydoglikanu i uszkodzenia błony zewnętrznej.
- Kontrastowanie: po odbarwieniu stosuje się przeciwbarwnik (np. safraninę), który zabarwia komórki, które utraciły CV–I, na różowo/czerwono.
Przykłady i cechy biochemiczne
- Typowe rodzaje Gram-dodatnich: Staphylococcus, Streptococcus, Enterococcus, Bacillus, Clostridium, Listeria, Corynebacterium.
- Niektóre z nich tworzą przetrwalniki (spory) — np. Bacillus i Clostridium.
- Różna tolerancja tlenowa: od obligatoryjnych tlenowców, przez względnie i fakultatywnie beztlenowe, do obligatoryjnych beztlenowców (np. Clostridium).
- Proste testy używane w identyfikacji: test katalazy (stafilokoki są katalazo-dodatnie, paciorkowce - ujemne), test koagulazy (odróżnia S. aureus od koagulazoujemnych stafilokoków), hemoliza na agarze z krwią, test optochin, bacitracyna itp.
Znaczenie kliniczne
Bakterie Gram-dodatnie odpowiadają za wiele istotnych klinicznie zakażeń:
- infekcje skóry i tkanek miękkich (np. S. aureus);
- zapalenia płuc (np. Streptococcus pneumoniae);
- sepsa, zapalenie wsierdzia (m.in. Enterococcus, S. aureus);
- zatrucia pokarmowe i toksyny (np. enterotoksyny S. aureus, toksyny w chorobie Clostridium);
- zakażenia poantybiotykowe i związane z opornością, np. Clostridioides difficile po zaburzeniu mikroflory, MRSA (meticillin-resistant S. aureus), VRE (wankomycynooporne Enterococcus).
W przeciwieństwie do bakterii Gram-ujemnych, których głównym czynnikiem prozapalnym jest LPS (endotoksyna), Gram-dodatnie częściej wydzielają egzotoksyny i wykazują inne mechanizmy zjadliwości (np. enzymy niszczące tkanki, białka powierzchniowe sprzyjające adhezji).
Leczenie i oporność
- Wiele leków ukierunkowanych jest na syntezę ściany komórkowej — np. beta-laktamy (penicyliny, cefalosporyny) — co czyni Gram-dodatnie często wrażliwymi na te grupy, ale oporność jest powszechna.
- Mechanizmy oporności: produkcja beta-laktamaz, modyfikacja białek wiążących penicylinę (PBP; np. gen mecA w MRSA), modyfikacje miejsca działania wankomycyny (VRE).
- Alternatywy terapeutyczne: wankomycyna, linezolid, daptomycyna, glikopeptydy, a także chemioterapeutyki zależnie od wrażliwości izolatów i lokalizacji zakażenia.
Badania laboratoryjne i diagnostyka
Poza samym barwieniem Grama używa się szeregu metod identyfikacji:
- hodowla na pożywkach selekcyjnych i różnicujących (np. agar z krwią, mannitolowy dla S. aureus);
- testy biochemiczne (katalaza, koagulaza, testy hemolizy);
- nowoczesne metody: MALDI-TOF, PCR i sekwencjonowanie, badania fenotypowe w kierunku oporności (np. MIC dla antybiotyków);
- badania toksyn (np. wykrywanie toksyn enterotoksycznych) oraz testy immunologiczne.
Wyjątki i uwagi
- Nie wszystkie bakterie mieszczące się w klasyfikacji morfologicznej będą zachowywać się typowo w barwieniu Grama — istnieją Gram-warianty i bakterie trudne do zabarwienia.
- Szczególne grupy: Mycobacterium (kwasooporne ze względu na kwasy mykolowe), Mycoplasma (brak ściany komórkowej) — nie klasyfikują się prostolinijnie jako Gram-dodatnie czy Gram-ujemne.
- Formy L i inne warianty mogą przyjmować zmienny obraz barwienia.
Podsumowując: bakterie Gram-dodatnie wyróżnia gruba warstwa peptydoglikanu i specyficzne składniki ściany komórkowej (kwasy tejchojowe), co wpływa na wynik barwienia Grama, cechy biochemiczne, mechanizmy zjadliwości i wrażliwość na antybiotyki. Znajomość tych właściwości jest kluczowa w diagnostyce mikrobiologicznej i w doborze terapii.