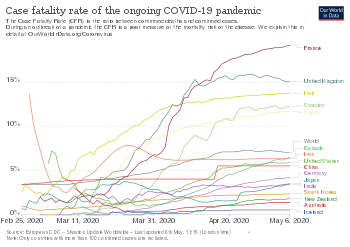
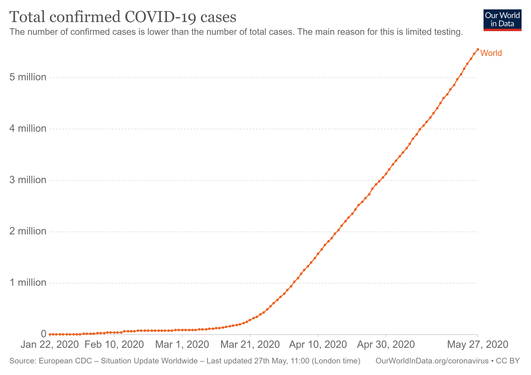
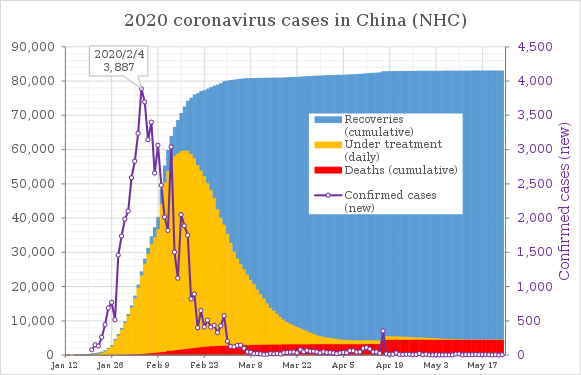
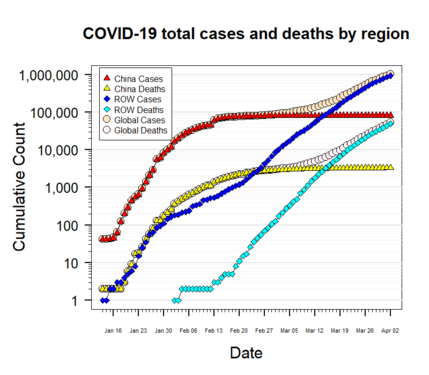
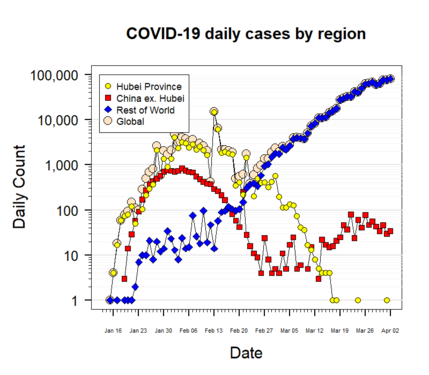
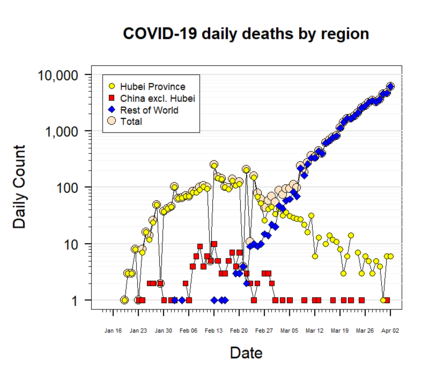
COVID-19 to choroba wywołana przez wirusa ciężki ostry zespół oddechowy coronawirus 2 (SARS-CoV-2). Pierwsze przypadki związane z nowym koronawirusem pojawiły się w grudniu 2019 r. w Wuhan (prowincja Hubei, Chiny). Dnia 11 marca 2020 r. Światowa Organizacja Zdrowia (WHO) ogłosiła rozprzestrzenianie się choroby pandemią. W kolejnych latach SARS-CoV-2 rozprzestrzenił się po niemal całym świecie; przyczyniło się to do setek milionów potwierdzonych zakażeń i wielu zgonów. W maju 2023 r. WHO zakończyła międzynarodowy stan zagrożenia zdrowia publicznego związanego z COVID-19, jednak wirus nadal krąży i wywołuje fale zakażeń w różnych regionach.
Jak się rozprzestrzenia
Wirus przenosi się głównie między ludźmi drogą kropelkową — małe kropelki powstające podczas kaszlu, kichania, mówienia czy oddychania. Ważne cechy transmisji:
- Transmisja powietrzno-kropelkowa i aerozolowa — drobne cząsteczki mogą utrzymywać się w powietrzu, zwłaszcza w słabo wentylowanych pomieszczeniach.
- Kontakt z skażonymi powierzchniami — możliwość przeniesienia wirusa przez dotknięcie powierzchni, a potem twarzy, jest mniejsza niż transmisja powietrzna, ale nadal możliwa.
- Transmisja bezobjawowa i przedobjawowa — osoby zakażone mogą zakażać innych, zanim wystąpią objawy lub nawet gdy pozostają bezobjawowe.
Objawy i powikłania
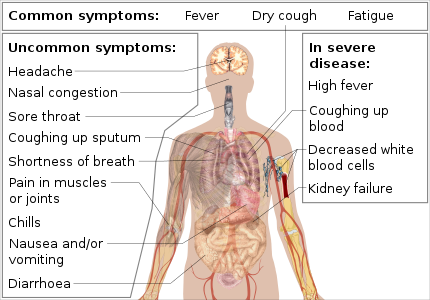
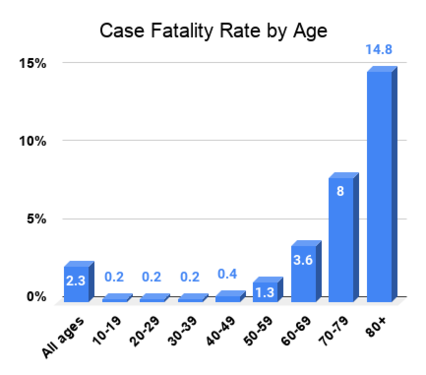
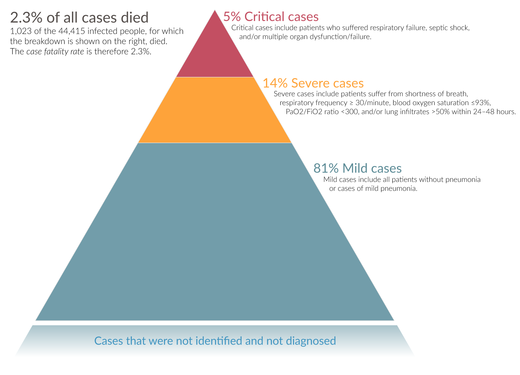
Najczęstsze objawy to gorączka, kaszel i zmęczenie. Mogą też wystąpić ból gardła, utrata smaku i węchu, bóle mięśni, dreszcze, bóle głowy, zatkany nos, nudności i biegunka. U części osób choroba przebiega ciężko i prowadzi do powikłań, takich jak:
- zapalenie płuc i zespół ostrej niewydolności oddechowej (ARDS), wymagające leczenia tlenem lub wentylacją mechaniczną;
- zakrzepica żylna i zatorowość płucna;
- zapalenie mięśnia sercowego (rzadziej) oraz zaburzenia neurologiczne;
- zespół wieloukładowy u dzieci (MIS-C) — rzadkie, ale poważne powikłanie u niektórych dzieci;
- long COVID — uporczywe objawy utrzymujące się tygodnie lub miesiące po przebyciu zakażenia, takie jak zmęczenie, duszność, zaburzenia koncentracji i bóle mięśni.
Leczenie
W pierwszych miesiącach pandemii brakowało specyficznych leków, ale w kolejnych latach wdrożono terapie celowane. Obecnie standardy leczenia zależą od ciężkości choroby:
- terapia wspomagająca (odpoczynek, płyny, leki przeciwgorączkowe);
- dawki tlenu i leczenie szpitalne dla ciężkich przypadków; stosuje się kortykosteroidy (np. deksametazon) u pacjentów z niewydolnością oddechową;
- leki przeciwwirusowe: remdesivir, nirmatrelvir/rytonawir (Paxlovid) i molnupirawir — dostępność i wskazania zależą od kraju i stanu klinicznego;
- przeciwciała monoklonalne — ich skuteczność zmienia się w zależności od dominujących wariantów wirusa;
- leczenie powikłań — np. antykoagulanty przy zwiększonym ryzyku zakrzepów.
Szczepienia i zapobieganie
W krótkim czasie po rozpoczęciu pandemii opracowano i wdrożono liczne szczepionki przeciw COVID-19, które znacząco zmniejszają ryzyko ciężkiego przebiegu, hospitalizacji i zgonu. Strategie zapobiegania zakażeniom obejmują:
- szczepienia i dawki przypominające zgodnie z zaleceniami krajowych władz zdrowia;
- stosowanie masek w miejscach o dużym ryzyku transmisji oraz przy wysokiej liczbie zakażeń;
- dobre wietrzenie pomieszczeń i stosowanie filtracji powietrza;
- higiena rąk — mycie lub dezynfekcja, zwłaszcza po kontakcie z innymi lub powierzchniami publicznymi;
- monitorowanie objawów, testowanie i izolacja osób zakażonych lub podejrzanych o zakażenie;
- utrzymywanie dystansu fizycznego w sytuacjach o dużym natężeniu kontaktów.
Warianty wirusa
SARS-CoV-2 mutuje i pojawiają się nowe warianty. Niektóre warianty zyskały miano "wariantów budzących obawy" (VOC) ze względu na zwiększoną zakaźność, zmniejszoną skuteczność szczepionek lub większą zdolność do omijania odporności — przykłady to warianty Alpha, Beta, Gamma, Delta i Omicron. Od końca 2021 r. wariant Omicron i jego podwarianty dominują globalnie; wykazują one większą zakaźność, ale często mniejszą ciężkość u osób w pełni zaszczepionych.
Pochodzenie wirusa
Najbardziej prawdopodobnym źródłem jest pochodzenie zwierzęce (zoonotyczne). Genetyczne analizy wskazują, że koronawirusy podobne do SARS-CoV-2 występują u nietoperzy. Badania sugerują możliwy udział pośrednich gospodarzy (np. pangolinów — pangoliny, co było rozważane we wczesnych analizach), lecz dokładne okoliczności i łańcuch przeniesienia na człowieka nie zostały ostatecznie potwierdzone. Hipotezy o wycieku z laboratorium były przedmiotem badań i debat; jak dotąd brak jednoznacznych dowodów rozstrzygających tę kwestię.
Status i monitorowanie
Po fazie największego kryzysu epidemiologicznego COVID-19 przeszedł w wielu miejscach w fazę, w której SARS-CoV-2 krąży sezonowo, ale wciąż może powodować lokalne i regionalne fale zakażeń. Kluczowe elementy kontroli to szczepienia, nadzór nad wariantami wirusa, testowanie, i szybkie leczenie pacjentów z grup ryzyka. Systemy opieki zdrowotnej i agencje zdrowia publicznego nadal monitorują sytuację i aktualizują zalecenia.
Praktyczne wskazówki
- Jeśli masz objawy sugerujące COVID-19 — wykonaj test i ogranicz kontakty z innymi do czasu wyniku.
- Jeżeli jesteś w grupie wysokiego ryzyka (wiek, choroby przewlekłe, immunosupresja) — skonsultuj się z lekarzem w sprawie dostępnych terapii przeciwwirusowych i strategii ochrony.
- Przestrzegaj lokalnych zaleceń dotyczących szczepień, testowania oraz izolacji i kwarantanny.
- W sytuacjach zwiększonego ryzyka (duże skupiska ludzi, słaba wentylacja) rozważ noszenie maski i ograniczenie czasu przebywania w pomieszczeniu.
Informacje o COVID-19 nadal się rozwijają — zalecane jest śledzenie komunikatów lokalnych służb zdrowia i WHO oraz korzystanie z wiarygodnych źródeł przy podejmowaniu decyzji dotyczących zdrowia.