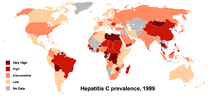
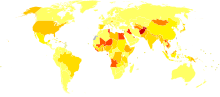
Wirusowe zapalenie wątroby typu C to przewlekła infekcja wirusem zapalenia wątroby typu C (HCV). Często przebiega bezobjawowo przez wiele lat, dlatego wiele osób nie wie, że jest zakażonych. U niektórych osób zakażenie szybko samoczynnie ustępuje (postać ostra), u innych przechodzi w przewlekłe zakażenie, które przez lata może prowadzić do włóknienia i marskości wątroby, raka wątroby oraz powikłań wynikających z nadciśnienia wrotnego, takich jak krwawienia z bardzo obrzękniętych żył przełyku i żołądka. Utrata krwi z takich krwawień może być groźna dla życia.
Przyczyny i drogi zakażenia
Wirus zapalenia wątroby typu C przenosi się przede wszystkim przez kontakt z zakażoną krwią. Do najczęstszych dróg zakażenia należą:
- bezpośredni kontakt z krwią osoby zakażonej (gdy krew tej osoby dostaje się do krwiobiegu innej osoby),
- używanie wspólnych igieł i innych urządzeń do dożylnego przyjmowania narkotyków,
- stosowanie niesterylnego sprzętu medycznego lub kosmetycznego (np. przy tatuażu, przekłuwaniu),
- przetoczenie krwi lub produktów krwiopochodnych od osoby zakażonej (ryzyko bardzo zmalało po wprowadzeniu badań przesiewowych krwi),
- zakażenie okołoporodowe – od matki do dziecka (ryzyko jest stosunkowo niskie, lecz istnieje),
- ryzyko zakażenia w warunkach seksualnych jest ogólnie niskie, ale wyższe u osób z wieloma partnerami, u mężczyzn uprawiających seks z mężczyznami (zwłaszcza z HIV) oraz przy obecności krwawień.
Większość zakażeń na świecie jest związana z praktykami związanymi z krwią i igłami. W przeszłości istotnym źródłem zakażeń były niesprawdzane transfuzje krwi, dziś to ryzyko jest zminimalizowane.
Objawy
Wiele osób nie ma żadnych objawów przez długi czas. Gdy się pojawiają, mogą być niespecyficzne:
- zmęczenie, osłabienie, utrata apetytu, nudności, ból w prawym górnym kwadrancie brzucha,
- żółtaczka (zażółcenie skóry i białek oczu), ciemny mocz, jasne stolce, świąd skóry,
- u osób z marskością — obrzęki, powiększenie brzucha z powodu wodobrzusza, zaburzenia świadomości (encefalopatia wątrobowa) i cechy niewydolności wątroby.
Powikłania
- postępujące bliznowacenie wątroby prowadzące do marskości,
- nadciśnienie wrotne i jego następstwa (żylaki przełyku i żołądka z ryzykiem krwawienia),
- rak wątrobowokomórkowy (HCC),
- niewydolność wątroby wymagająca przeszczepienia wątroby — po zabiegu możliwe jest nawroty zakażenia, choć obecnie dostępne leki pozwalają skutecznie leczyć także osoby po przeszczepie.
Rozpoznanie
Rozpoznanie zaczyna się od badania serologicznego wykrywającego przeciwciała przeciw HCV. Po dodatnim teście należy wykonać test na materiał genetyczny wirusa (HCV RNA, techniką PCR), który potwierdza aktywne zakażenie. Dodatkowo wykonuje się:
- badania biochemiczne wątroby (ALT, AST, bilirubina, albuminy),
- określenie miana wiremii (ilości HCV RNA) i genotypu wirusa, co dawniej miało wpływ na wybór terapii,
- ocenę stopnia zwłóknienia wątroby (nieinwazyjne badania elastograficzne — FibroScan, testy serologiczne, czasem biopsja),
- badania obrazowe (USG, CT lub MRI) w celu wykrycia zmian ogniskowych sugerujących raka wątroby, zwłaszcza u osób z marskością.
Leczenie
W ostatnich latach leczenie zakażenia HCV uległo rewolucji. Obecnie pierwszego wyboru są doustne leki bezpośrednio działające na wirusa — tzw. DAAs (direct-acting antivirals). Terapie te są:
- krótsze (zwykle 8–12 tygodni),
- znacznie lepiej tolerowane niż klasyczny pegylowany interferon z rybawiryną,
- skuteczne w ponad 95% przypadków w uzyskaniu trwałego wyleczenia (tzw. SVR — sustained virologic response).
Przykłady leków z grupy DAA to schematy zawierające sofosbuwirę, ledipaswir, velpataswir, glekaprewir/pibrentaswir i inne — dobór konkretnego leku i długości terapii zależy od genotypu (jeśli jest istotny), stopnia zwłóknienia wątroby i wcześniejszych terapii. Stare schematy z peginterferonem i rybawiryną były kiedyś standardem, lecz mają niższą skuteczność i więcej działań niepożądanych; obecnie stosuje się je rzadziej.
U osób z marskością lub rakiem wątroby przeszczep wątroby może być konieczny, ale zakażenie HCV po przeszczepie również można leczyć nowoczesnymi lekami.
Nie ma dostępnej szczepionki zapobiegającej zakażeniu HCV.
Zapobieganie i badania przesiewowe
- stosowanie bezpiecznych procedur medycznych i dentystycznych oraz sterylnego sprzętu,
- programy wymiany igieł i wsparcie redukcji szkód dla osób używających narkotyków dożylnie,
- kontrola i badanie krwi przeznaczonej do transfuzji,
- bezpieczne praktyki podczas tatuowania i piercingu,
- unikanie dzielenia się przyborami higienicznymi (maszynki do golenia, szczoteczki do zębów) z osobami, o których wiadomo, że są zakażone,
- badania przesiewowe osób z czynnikami ryzyka (osoby po transfuzjach przed wprowadzeniem badań przesiewowych, osoby stosujące narkotyki dożylnie, osoby urodzone w krajach o wysokiej częstości zakażeń, osoby z podwyższonymi transaminazami o niewyjaśnionej przyczynie itp.).
Epidemiologia i historia
Na świecie miliony osób żyją z przewlekłym zakażeniem HCV. Wirus został zidentyfikowany w 1989 r., choć badania nad tajemniczymi zakażeniami wątroby trwały już wcześniej. Dzięki badaniom przesiewowym krwi i nowoczesnym terapiom możliwe jest skuteczne leczenie większości zakażeń.
Jeżeli podejrzewasz, że mogłeś/mogłaś mieć kontakt z HCV lub należysz do grupy ryzyka, zgłoś się do lekarza w celu wykonania badań. Wczesne wykrycie i leczenie znacznie zmniejszają ryzyko powikłań i poprawiają szanse na trwałe wyleczenie.
_-_en.svg.png)