Istnieje inna choroba, która nie jest związana z cukrzycą, zwana cukrzycą insipidus.
Cukrzyca jest chorobą metaboliczną wynikającą z braku lub niewystarczającej aktywności hormonu insuliny we krwi, albo z problemu z wykorzystaniem produkowanej insuliny (insulinooporność). Kiedy w mowie potocznej mówi się „cukrzyca”, najczęściej ma się na myśli cukrzycę typu mellitus. Osoby z cukrzycą nazywa się potocznie „cukrzykami”. Istnieje jednak odrębna jednostka chorobowa o podobnej nazwie, cukrzyca insipidus, która nie jest spokrewniona z cukrzycą mellitus i ma inne przyczyny oraz objawy.
Czym jest glukoza i dlaczego jest ważna?
Glukoza to naturalny węglowodan będący podstawowym źródłem energii dla komórek organizmu. Nie jest to to samo, co cukier stołowy — sacharoza sprzedawana w sklepach (sacharozą) ma inną budowę i metabolizm. Wysokie stężenia glukozy występują m.in. w słodzonych napojach bezalkoholowych i w niektórych owocach, dlatego sposób odżywiania wpływa na poziom glukozy we krwi.
Jak działa insulina?
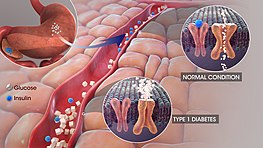
Po posiłku trzustka (trzustkę) wydziela insulinę, która działa jak „sygnał” dla komórek: mówi im, aby pobrały glukozę z krwi i wykorzystały ją jako energię. Insulina wspomaga także magazynowanie nadmiaru glukozy w postaci glikogenu w wątrobie i mięśniach oraz hamuje wytwarzanie glukozy przez wątrobę. Gdy organizm nie przyjmuje pokarmu, zgromadzony glikogen jest rozkładany do glukozy, aby utrzymać poziom energii.
Rodzaje cukrzycy (mellitus)
- Cukrzyca typu 1 — najczęściej ma charakter autoimmunologiczny: układ odpornościowy niszczy komórki beta trzustki produkujące insulinę. Prowadzi to do całkowitego niedoboru insuliny i wymaga leczenia insuliną przez całe życie.
- Cukrzyca typu 2 — najczęstsza postać; charakteryzuje się insulinoopornością (komórki słabiej reagują na insulinę) oraz stopniowym spadkiem wydzielania insuliny. Leczenie obejmuje zmiany stylu życia, leki doustne i — w razie potrzeby — insulinę.
- Cukrzyca ciężarnych (gestacyjna) — pojawia się w czasie ciąży; wymaga kontroli, ponieważ może wpływać na zdrowie matki i płodu.
- Inne rzadsze typy: monogenowe postaci (np. MODY), cukrzyca spowodowana chorobami trzustki lub lekami.
Cukrzyca insipidus — ważne różnice
Cukrzyca insipidus powoduje objawy takie jak bardzo duże oddawanie moczu (poliuria) i silne pragnienie (polidypsja). Przyczyną jest zaburzenie działania hormonu antydiuretycznego (ADH) lub niewrażliwość nerek na ten hormon, co skutkuje wydalaniem rozcieńczonego moczu. Nie wiąże się ona z zaburzeniami poziomu glukozy i nie jest formą cukrzycy mellitus.
Objawy, rozpoznanie i badania
- Typowe objawy hiperglikemii: częste oddawanie moczu, zwiększone pragnienie, nadmierny apetyt, utrata masy ciała (szczególnie w typie 1), zmęczenie, zaburzenia ostrości widzenia, powolne gojenie ran.
- Diagnostyka: pomiar glukozy na czczo, test doustnego obciążenia glukozą (OGTT), oznaczenie hemoglobiny glikowanej (HbA1c). Kryteria diagnostyczne (przykładowo): glukoza na czczo ≥126 mg/dl, HbA1c ≥6,5% lub glukoza 2 godz. po OGTT ≥200 mg/dl; przy objawach losowych glukoza ≥200 mg/dl.
- Monitorowanie: samokontrola glikemii, okresowe oznaczenia HbA1c, badania przesiewowe na powikłania (badanie dna oka, badanie moczu, badanie stóp, badania sercowo-naczyniowe).
Leczenie i postępowanie
Leczenie zależy od typu cukrzycy i obejmuje:
- Modyfikacje stylu życia: zdrowa, zbilansowana dieta, ograniczenie cukrów prostych, regularna aktywność fizyczna, kontrola masy ciała.
- Leki: w cukrzycy typu 2 stosuje się m.in. metforminę, sulfonylomoczniki, inhibitory SGLT2, agonisty receptora GLP-1, inhibitory DPP-4 — dobór leku jest indywidualny.
- Insulinoterapia: konieczna w cukrzycy typu 1 i u wielu chorych z typem 2; dostępne są różne rodzaje insuliny (krótkodziałające, średnio- i długodziałające) oraz systemy podawania (wstrzyknięcia, pompy insulinowe).
- Edukacja i monitorowanie: nauka wyrównywania glikemii, rozpoznawania hipoglikemii i hiperglikemii, regularne kontrole lekarskie.
Powikłania i zapobieganie
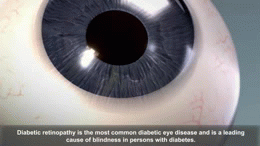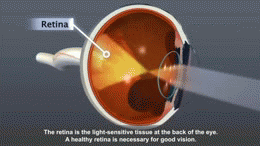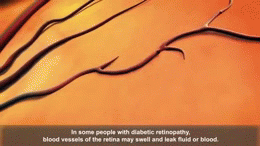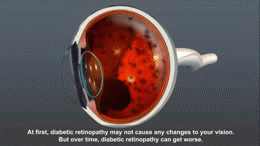
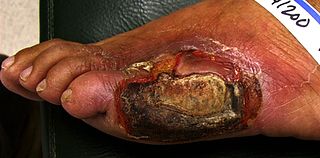
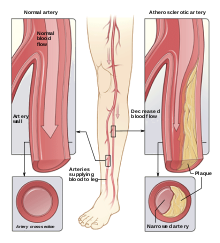
Nieleczona lub źle kontrolowana cukrzyca prowadzi do powikłań mikroangiopatycznych (retinopatia, nefropatia, neuropatia) oraz makroangiopatycznych (choroba wieńcowa, udar, miażdżyca). Zapobieganie opiera się na utrzymaniu prawidłowej glikemii, kontroli ciśnienia tętniczego i poziomu lipidów, rzuceniu palenia oraz regularnych badaniach kontrolnych.
Podsumowanie
Cukrzyca to grupa chorób związanych z zaburzoną regulacją glukozy, w której kluczową rolę odgrywa insulina. Wczesne rozpoznanie, edukacja pacjenta, odpowiedni styl życia oraz właściwe leczenie pozwalają znacząco zmniejszyć ryzyko powikłań i poprawić jakość życia osób chorych.