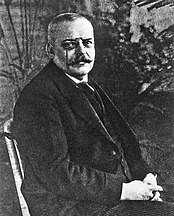Choroba Alzheimera jest postępującym schorzeniem mózgu, które prowadzi do obumierania komórek nerwowych i stopniowej utraty funkcji poznawczych. To najczęstsza przyczyna demencji starczej, odpowiadająca za nawet do 60–70% przypadków demencji. Proces chorobowy rozwija się przez wiele lat — zmiany w mózgu mogą pojawić się długo przed wystąpieniem widocznych objawów — lecz sama choroba nie jest i nie powinna być traktowana jako normalny element procesu starzenia.
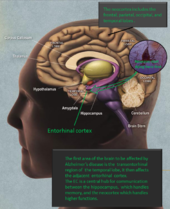
Co się dzieje w mózgu?
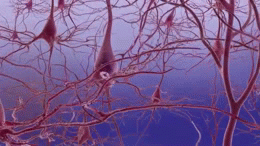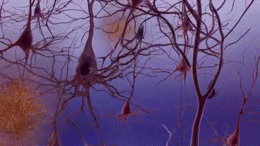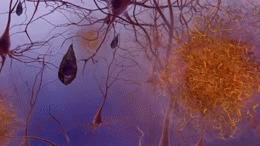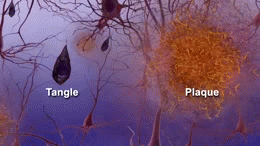
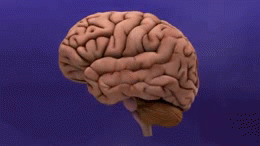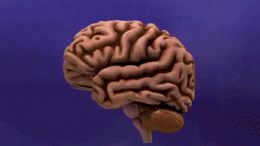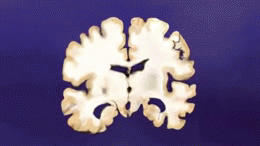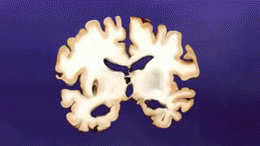
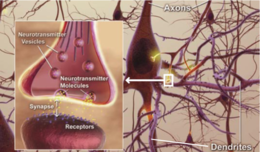
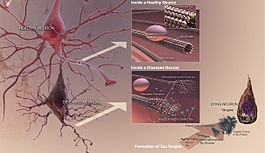
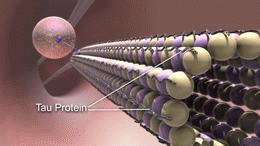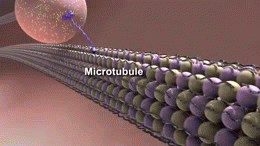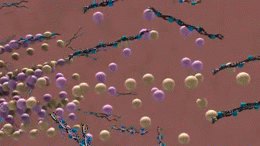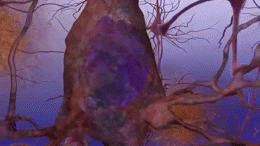
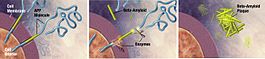
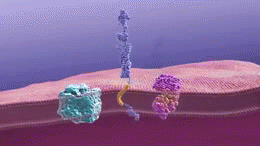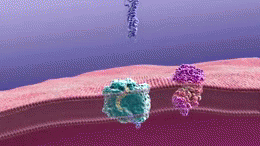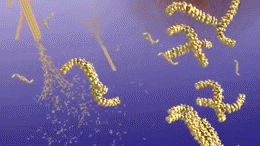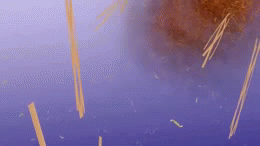
W istocie choroby Alzheimera obserwuje się gromadzenie się białka amyloidu w postaci blaszek oraz splątków neurofibrylarnych zbudowanych z białka tau. Towarzyszy temu przewlekły stan zapalny, zaburzenia komunikacji między neuronami i stopniowa utrata połączeń nerwowych oraz komórek mózgowych. Te procesy prowadzą do zaniku objętych obszarów, zwłaszcza tych odpowiedzialnych za pamięć, język i funkcje wykonawcze.
Przyczyny i czynniki ryzyka
Dokładne przyczyny choroby nie są do końca poznane, jednak wiadomo, że ryzyko wpływa wiele czynników.
- Wiek – najważniejszy czynnik ryzyka; ryzyko rośnie znacznie po 65. roku życia.
- Czynniki genetyczne – zmiany w niektórych genach (np. allel APOE ε4) zwiększają podatność; zidentyfikowano też inne zmiany genetyczne powiązane z wcześniejszym początkiem choroby.
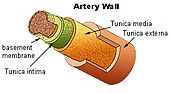
- Czynniki naczyniowe – nadciśnienie, cukrzyca, miażdżyca, otyłość i palenie tytoniu zwiększają ryzyko.
- Urazy głowy o ciężkim przebiegu oraz niska aktywność intelektualna i społeczna w ciągu życia mogą także podnosić ryzyko.
- Styl życia – aktywność fizyczna, zdrowa dieta i kontrola czynników ryzyka sercowo‑naczyniowego mogą zmniejszać prawdopodobieństwo wystąpienia objawów.
Ogólny wpływ poszczególnych czynników ryzyka opisano szerzej w publikacjach i przeglądach medycznych; niektóre z nich — zarówno genetyczne, jak i środowiskowe — zostały zidentyfikowane jako istotne w badaniach epidemiologicznych czynników ryzyka.
Objawy i przebieg choroby
Choroba Alzheimera zwykle przebiega stadium po stadium:
- Faza przedkliniczna – widoczne jedynie w badaniach biochemicznych lub obrazowych zmiany w mózgu, bez jawnych objawów.
- Pogorszenie poznawcze o niewielkim nasileniu (MCI) – łagodne zaburzenia pamięci lub innych funkcji poznawczych, które nie uniemożliwiają samodzielnego życia, ale wskazują na podwyższone ryzyko przejścia w demencję.
- Demencja – stopniowa utrata pamięci, trudności w planowaniu i rozwiązywaniu problemów, zaburzenia języka (np. zapominanie słów), dezorientacja w przestrzeni i czasie, zmiany zachowania i osobowości, czasem zaburzenia snu i apetytu. Z czasem dochodzi do utraty samodzielności.
Wczesne symptomy najczęściej dotyczą pamięci epizodycznej (zapominanie niedawnych wydarzeń), potem zaś stopniowo pojawiają się trudności z wykonywaniem codziennych czynności, komunikacją i orientacją.
Rozpoznanie
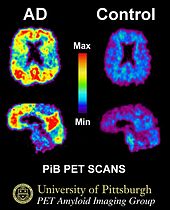
Rozpoznanie opiera się na wywiadzie, badaniu przedmiotowym i testach neuropsychologicznych oceniających pamięć, uwagę, język i funkcje wykonawcze. W diagnostyce pomocne są badania obrazowe (rezonans magnetyczny MRI lub tomografia komputerowa CT) w celu wykluczenia innych przyczyn i oceny zaniku mózgu. Coraz częściej wykorzystuje się także:
- markery płynów ustrojowych (płyn mózgowo‑rdzeniowy: obniżone Aβ42, podwyższone białko tau/p‑tau),
- badania PET (amyloidowe lub tau) pokazujące odkładanie się patologicznych białek,
- nowe testy krwi (np. p‑tau217/p‑tau181), które w ostatnich latach zyskują na znaczeniu jako mniej inwazyjne narzędzie przesiewowe.
Wczesne rozpoznanie pozwala na wcześniejsze wprowadzenie terapii, planowanie opieki i włączenie chorego do programów wsparcia.
Leczenie
Obecnie nie ma powszechnie dostępnego leku, który całkowicie wyleczy chorobę Alzheimera, ale istnieją terapie, które łagodzą objawy i — w niektórych przypadkach — spowalniają postęp choroby.
- Leczenie objawowe: inhibitory acetylocholinoesterazy (np. donepezil, rywastygmina, galantamina) stosowane są w łagodnym i umiarkowanym stadium choroby; memantyna bywa stosowana w średnim i ciężkim stadium w celu poprawy funkcji poznawczych i codziennego funkcjonowania.
- Leczenie modyfikujące przebieg choroby: w ostatnich latach opracowano przeciwciała monoklonalne skierowane przeciw białku amyloidowemu (np. lecanemab, aducanumab i inne), które w badaniach zmniejszały odkładanie amyloidu i w pewnym stopniu spowolniły pogorszenie funkcji poznawczych. Dostępność tych terapii, kryteria kwalifikacji oraz ocena korzyści i ryzyka (m.in. obrzęki i krwawienia mózgowe określane jako ARIA) różnią się między krajami i pozostają przedmiotem dyskusji oraz dalszych badań.
- Metody niefarmakologiczne: programy rehabilitacji poznawczej, ćwiczenia fizyczne, terapia zajęciowa, wsparcie psychospołeczne i modyfikacja środowiska życia chorego poprawiają jakość życia i funkcjonowanie.
Zapobieganie i modyfikacja ryzyka
Nie istnieje pewny sposób zapobiegania chorobie, ale badania sugerują, że można obniżyć ryzyko lub opóźnić początek objawów poprzez:
- kontrolę czynników sercowo‑naczyniowych (nadciśnienie, cukrzyca, cholesterol),
- regularną aktywność fizyczną i utrzymanie prawidłowej masy ciała,
- zdrową dietę (np. dieta śródziemnomorska lub MIND),
- aktywność umysłową i społeczną,
- dbanie o higienę snu i unikanie palenia tytoniu.
Proste zmiany w codziennych nawykach mogą zatem wpływać na późniejszy przebieg choroby lub jej ryzyko — warto o tym pamiętać i wdrażać je możliwie wcześnie.
Dotyczące to także praktycznych porad i działań, które ludzie mogą podjąć, aby opóźnić wystąpienie choroby lub jej objawów.
Opieka nad chorym
Opieka nad osobą z chorobą Alzheimera wymaga interdyscyplinarnego podejścia: lekarza neurologa lub psychiatry, psychologa, rehabilitanta oraz wsparcia społecznego i rodzinnego. Istotne jest:
- wcześniejsze planowanie opieki i spraw prawnych (pełnomocnictwa, dyspozycje dotyczące leczenia),
- edukacja i wsparcie dla opiekunów, którzy są narażeni na obciążenie fizyczne i emocjonalne,
- stosowanie strategii ułatwiających codzienne funkcjonowanie (prostota otoczenia, przypomnienia, rutyna),
- rozważenie opieki paliatywnej w zaawansowanych stadiach choroby.
Rokowania i epidemiologia
Przebieg choroby Alzheimera jest indywidualny; średni czas przeżycia po rozpoznaniu wynosi zwykle kilka lat, ale u niektórych chorych choroba może trwać ponad 10 lat. Do najczęstszych przyczyn zgonu należą powikłania — infekcje, wyniszczenie, zaburzenia połykania i oddechowe.
Skala problemu jest ogromna: według międzynarodowych szacunków w 2020 roku na całym świecie było około 55 milionów osób z demencją, a liczba ta ma rosnąć w kolejnych dekadach. Choroba Alzheimera odpowiada za znaczną część tej grupy chorych.
Historia
Choroba została opisana przez niemieckiego psychiatra i neuropatologa Aloisa Alzheimera po przebadaniu przypadku pacjentki Auguste Deter, opisanej później jako Auguste'a Detera, hospitalizowanej we Frankfurcie w 1906 roku. Nazwę „choroba Alzheimera” wprowadził w 1910 roku dr Emil Kraepelin.
Kiedy zgłosić się do lekarza?
Należy skonsultować się z lekarzem jeśli:
- utrata pamięci lub inne zaburzenia poznawcze zaczynają przeszkadzać w codziennym życiu,
- zmiany w zachowaniu, nastroju lub orientacji pojawiają się i narastają,
- rodzinna historia choroby Alzheimera budzi niepokój.
Wczesna diagnostyka daje większe możliwości leczenia, planowania opieki i korzystania z dostępnych form wsparcia.
Podsumowanie: Choroba Alzheimera jest poważnym, postępującym schorzeniem mózgu prowadzącym do demencji. Choć nie ma jeszcze metod leczenia zapewniających całkowite wyleczenie, dostępne są terapie łagodzące objawy oraz nowe podejścia modyfikujące przebieg choroby. Kontrola czynników ryzyka, zdrowy styl życia i wczesna diagnostyka mają kluczowe znaczenie dla opóźnienia postępu choroby i poprawy jakości życia chorych oraz ich opiekunów.

-MRI.png)