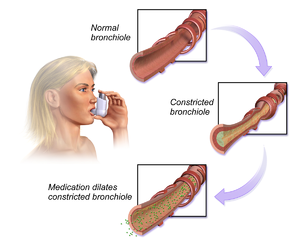
Środek rozszerzający oskrzela to substancja, która rozszerza (otwiera) oskrzela i oskrzeliki, co zwiększa przepływ powietrza do płuc. Bronchodilatory mogą być endogenne (pochodzące naturalnie z organizmu) lub stanowić leki przyjmowane w celu leczenia trudności w oddychaniu. Są szczególnie przydatne w chorobach obturacyjnych dróg oddechowych.
Główne wskazania
Do najczęstszych schorzeń leczonych za pomocą bronchodilatatorów należą Astma oraz przewlekła obturacyjna choroba płuc (POChP). Stosuje się je także w ostrych skurczach oskrzeli podczas przeziębienia oraz w zaostrzeniach przewlekłych chorób oskrzeli. Choć bywa to kontrowersyjne, bronchodilatatory mogą być czasami stosowane w bronchiolitis (zapalenie oskrzelików) oraz w bronchiectasis (rozstrzenie oskrzeli) — jednak ich skuteczność w tych jednostkach jest ograniczona lub niejednoznaczna. W chorobach restrykcyjnych znaczenie leków rozszerzających oskrzela jest zazwyczaj nieudowodnione.
Rodzaje i mechanizm działania
- Beta2-mimetyki — dzielą się na krótko działające (SABA, np. salbutamol) używane jako leki doraźne (tzw. „rescue”), oraz długo działające (LABA, np. formoterol, salmeterol) stosowane w terapii podtrzymującej. Działają poprzez stymulację receptorów beta2 w mięśniach gładkich oskrzeli, co powoduje rozkurcz.
- Antycholinergiczne (antagonisty receptorów muskarynowych) — np. ipratropium (krótkodziałający) i tiotropium (długodziałający). Hamują działanie acetylocholiny, zmniejszając skurcz oskrzeli i wydzielanie śluzu.
- Metylooksantyny — np. teofilina; działają przez hamowanie fosfodiesterazy i inne mechanizmy, mają wąski indeks terapeutyczny i obecnie rzadziej są stosowane ze względu na ryzyko działań niepożądanych.
- Bronchodilatatory endogenne — np. katecholaminy produkowane przez organizm (adrenalina) również rozszerzają oskrzela w warunkach fizjologicznych.
Sposoby podawania
- Wziewnie (inhalatory ciśnieniowe pMDI, inhalatory proszkowe DPI, nebulizatory) — preferowana droga podawania dla większości preparatów; działa szybko i daje mniejsze ogólnoustrojowe działania niepożądane.
- Doustnie — niektóre leki (np. długodziałające beta2-mimetyki, teofilina) dostępne są w formie tabletek, stosowane gdy wziewne nie są możliwe.
- Doodbytniczo lub dożylnie — stosowane głównie w nagłych stanach lub u pacjentów, którzy nie mogą przyjmować leków wziewnie.
Działania niepożądane i przeciwwskazania
- Beta2-mimetyki: drżenie mięśniowe, tachykardia, bóle głowy, hipokaliemia przy dużych dawkach; ostrożnie u pacjentów z chorobami serca.
- Antycholinergiki: suchość w ustach, zaburzenia widzenia przy kontakcie z oczami, rzadziej wzrost ciśnienia śródgałkowego u chorych z jaskrą.
- Teofilina: nudności, zaburzenia rytmu serca, drgawki — wymaga monitorowania stężenia we krwi.
- Przeciwwskazania: zależą od konkretnego leku; ostrożność u pacjentów z chorobą serca, nadczynnością tarczycy, cukrzycą, jaskrą czy z zaburzeniami rytmu.
Praktyczne uwagi
- W ostrym napadzie duszności lekiem pierwszego rzutu są szybko działające beta2-mimetyki wziewne (SABA). W razie braku poprawy konieczna konsultacja medyczna.
- Leki długo działające (LABA, long-acting anticholinergics) używane są w leczeniu podtrzymującym i zwykle łączone z lekami przeciwzapalnymi (np. kortykosteroidami wziewnymi) w astmie i POChP.
- Prawidłowa technika inhalacji i ewentualne stosowanie komory inhalacyjnej (spacera) znacznie poprawiają efektywność terapii.
- Przy stosowaniu kilku leków wziewnych zwracaj uwagę na interakcje oraz na to, które urządzenie jest używane do każdego preparatu.
- U dzieci i niemowląt skuteczność bronchodilatatorów w niektórych jednostkach (np. wirusowe zapalenie oskrzelików) bywa ograniczona — decyzję o zastosowaniu podejmuje lekarz.
Podsumowując, bronchodilatatory to ważna grupa preparatów w leczeniu obturacyjnych chorób układu oddechowego. Wybór klasy leku, drogi podania i schematu terapeutycznego zależy od rodzaju choroby, nasilenia objawów oraz indywidualnych czynników u pacjenta. Zawsze warto skonsultować się z lekarzem przed rozpoczęciem lub zmianą terapii.