Termin grupa krwi oznacza klasyfikację krwi danej osoby na podstawie obecności lub braku specyficznych antygenów na powierzchni czerwonych krwinek. Określenie grupy krwi pomaga przewidywać reakcje układu odpornościowego przy przetaczaniu krwi, przeszczepach i niekiedy w położnictwie. Informacje o grupie krwi są też wykorzystywane w kryminalistyce oraz badaniach populacyjnych.
Budowa i mechanizmy immunologiczne
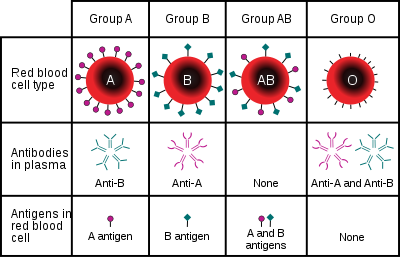
Grupy krwi opierają się na obecności determinujących antygenów oraz odpowiadających im przeciwciał. Na powierzchni erytrocytów znajdują się różne cząsteczki rozpoznawane przez układ odpornościowy; w zależności od ich obecności mówimy o przynależności do określonego systemu grup krwi. Opis tego zjawiska i jego klasyfikację można znaleźć pod hasłem systemy grup krwi. Antygeny są zwykle białkami lub wielocukrami; przeciwciała przeciwko antygenom obcym mogą prowadzić do aglutynacji i rozpadu krwinek czerwonych.
Główne układy grup krwi
W praktyce medycznej najistotniejsze są pewne układy antygenów. Najbardziej znane to:
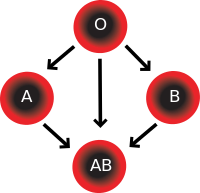
- ABO — rozróżnienie na A, B, AB i O zależy od obecności antygenów A i B na krwinkach. Przeciwciała anty-A i anty-B występują naturalnie u osób, które nie mają tych antygenów.
- Rh — najważniejszy składnik to antygen RhD; osoby z antygenem określa się jako Rh(+) a bez jako Rh(−).
- Inne układy klinicznie istotne, takie jak Kell, Duffy czy Kidd, mogą wpływać na zgodność przy przetoczeniach lub powodować reakcje immunologiczne.
Więcej technicznych informacji o tych układach znajdziesz w źródłach dotyczących klasyfikacji antygenów oraz antygenów erytrocytarnych. Rola struktur molekularnych i genów warunkujących antygeny omawiana jest pod terminem genetyka grup krwi; powierzchnia erytrocytu jako nośnik antygenów jest opisana w materiałach o budowie krwinki czerwonej.
Znaczenie kliniczne i zastosowania
Prawidłowe dopasowanie grupy krwi między dawcą a biorcą jest kluczowe w transfuzjologii. Niezgodność może wywołać ostrą reakcję hemolityczną, groźną dla życia. W praktyce medycznej stosuje się zasady kompatybilności (np. O− jako uniwersalny dawca dla krwi całej, AB+ jako uniwersalny biorca w pewnych kontekstach), choć ostateczna decyzja opiera się na dokładnym badaniu krzyżowym i oznaczeniu antygenów. Więcej o ryzyku i procedurach przy transfuzjach znajduje się w materiałach dotyczących bezpieczeństwa przetoczeń i reakcji hemolitycznych.
W położnictwie niewłaściwa zgodność Rh między matką a płodem może prowadzić do immunizacji matki i choroby hemolitycznej noworodka. Profilaktyka immunoprofilaktyka przeciwko antygenowi RhD zmniejszyła to ryzyko. Szczegółowe wytyczne związane z opieką perinatalną i transfuzjologią omówiono w dokumentach dotyczących opieki nad ciążą oraz zgodności przy przeszczepach i transfuzjach.
Historia, badania i oznaczanie grup krwi
Odkrycie układu ABO na początku XX wieku było przełomem w transfuzjologii; kolejne dekady przyniosły identyfikację innych układów, w tym Rh. Dziś grupy krwi oznacza się metodami serologicznymi (reakcje aglutynacji) oraz coraz częściej technikami molekularnymi — genotypowaniem, przydatnym gdy serologia jest trudna. Zagadnienia te omawia literatura medyczna i podręczniki, a praktyczne procedury opisano w opracowaniach dotyczących metod diagnostycznych.
W skali populacyjnej rozkład grup krwi różni się między regionami świata i grupami etnicznymi, co ma znaczenie dla banków krwi i planowania zaopatrzenia. Drobne układy antygenowe i warianty genetyczne bywają istotne w transfuzjach wielokrotnych oraz przy przewlekłej terapii krwią. W codziennej praktyce ważne jest nie tylko oznaczenie A/B i Rh, lecz także rzetelna dokumentacja, zasady krzyżowania próbek oraz świadomość możliwych powikłań immunologicznych.