Eutanazja to działanie lub zaniechanie, którego celem jest zakończenie życia osoby cierpiącej z powodu choroby, bólu lub nieodwracalnej utraty jakości życia. Eutanazja różni się od wspomaganego samobójstwa, kiedy osoba pomaga komuś zabić się — w tym drugim przypadku to pacjent sam przyjmuje środek kończący życie, podczas gdy w eutanazji lekarz lub inna osoba podaje środek bezpośrednio pacjentowi. Również odróżnia się od morderstwa, gdzie zabójstwo nie jest motywowane ulżeniem w cierpieniu pacjenta, lecz innymi pobudkami sprawcy.
Rodzaje eutanazji
W praktyce rozróżnia się kilka podstawowych typów eutanazji:
- Eutanazja dobrowolna – kiedy świadoma, zdolna do podejmowania decyzji osoba wyraża wolę zakończenia życia i prosi o pomoc.
- Eutanazja niedobrowolna (nieświadoma) – kiedy pacjent nie może wyrazić zgody (np. w stanie nieprzytomności lub ciężkiej demencji) i decyzję podejmują inni, np. przedstawiciele ustawowi; w wielu systemach prawnych jest to szczególnie kontrowersyjne i rzadko dozwolone.
- Eutanazja przymusowa (bezwzględna) – kiedy życie jest odebrane osobie przeciw jej woli; w praktyce prawnej jest to traktowane jako zabójstwo.
- Eutanazja czynna – podanie leku lub działania, które bezpośrednio powodują zgon.
- Eutanazja bierna (odmowa leczenia) – zaprzestanie podtrzymywania życia, np. odstąpienie od respiratora lub niepodejmowanie leczenia przedłużającego życie; w zależności od okoliczności może być legalna i etycznie akceptowana jako szacunek dla autonomii pacjenta.
Prawo i różnice między eutanazją a wspomaganym samobójstwem
W wielu krajach prawo rozróżnia eutanazję (to, kto podaje środek kończący życie) i wspomagane samobójstwo (kiedy lekarz dostarcza środki, ale to pacjent je sam zażywa). Na przykład Światowa Federacja Stowarzyszeń Prawa do Umierania definiuje pomoc lekarza jako "udostępnienie pacjentowi śmiertelnych środków do użycia w wybranym przez niego czasie" — w takich przypadkach to pacjent sam przyjmuje dawkę, a lekarz jej nie aplikuje.
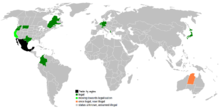
Eutanazja czynna (podanie leku przez lekarza) jest legalna w niewielu krajach, w tym w niektórych formach w takich państwach jak Holandia i Belgia. W Kanadzie od 2016 r. funkcjonuje system tzw. MAID (medical assistance in dying) obejmujący także przypadki, gdy lekarz dokonuje zakończenia życia pacjenta pod określonymi warunkami. W Australii pierwszy stan, który wprowadził prawo zezwalające na dobrowolne zakończenie życia, to stan Victoria (Voluntary Assisted Dying Act), w innych stanach i terytoriach wprowadzono różne regulacje.
W Nowej Zelandii parlament uchwalił End of Life Choice Act (ostateczne głosowanie 69–51) i w 2020 r. większość w referendum opowiedziała się za wejściem ustawy w życie; prawo to zaczęło obowiązywać po spełnieniu warunków proceduralnych. Przed wprowadzeniem regulacji toczyła się ożywiona debata — przeciwnicy wskazywali na ryzyko nadużyć i mimowolnych zgonów, zwolennicy podkreślali prawo do autonomii i ulżenia cierpieniu.
W Szwajcarii natomiast dopuszczalne jest wspomagane samobójstwo (organizacje takie jak Dignitas działają tam od dawna), ale samo pojęcie eutanazji (podanie leku przez osobę trzecią) jest generalnie zabronione. W Stanach Zjednoczonych eutanazja jako bezpośrednie podanie środków kończących życie jest nielegalna federalnie i w większości stanów, natomiast physician-assisted suicide — czyli przypadki, gdy lekarz udostępnia środki, a pacjent je sam przyjmuje — jest legalne w wybranych stanach (między innymi w Oregonie, Waszyngtonie, Vermont, Kalifornii, Kolorado, Hawajach, Maine, New Jersey, Nowym Meksyku oraz w Dystrykcie Kolumbii), a w Montanie kwestia była uregulowana przez orzecznictwo sądowe. Prawo w tej sferze szybko ewoluuje, dlatego warto sprawdzać aktualne regulacje dla konkretnego kraju lub stanu.
Kryteria i zabezpieczenia tam, gdzie jest dozwolona
W krajach i jurysdykcjach, które legalizują eutanazję lub wspomagane samobójstwo, przepisy zwykle zawierają szereg zabezpieczeń, np.:
- pacjent musi mieć zdolność do podejmowania decyzji (kompetencję) i wyrazić świadomą, powtarzalną prośbę;
- choroba musi być ciężka, nieuleczalna lub powodować nie do zniesienia cierpienie (w niektórych systemach wymóg, że stan jest terminalny);
- konieczność uzyskania potwierdzenia od więcej niż jednego lekarza, w tym często od specjalisty i niezależnej opinii psychiatrycznej, jeśli istnieją wątpliwości co do kompetencji;
- okres oczekiwania, dokumentacja zgody oraz możliwość wycofania zgody w dowolnym momencie;
- wymóg rezydencji lub powiązania z jurysdykcją w celu zapobiegania tzw. „turystyce eutanazyjnej”.
Kontrowersje i etyka
Debata wokół eutanazji łączy argumenty etyczne, medyczne, religijne i społeczne. Najczęściej przytaczane argumenty za i przeciw to:
- Argumenty za: prawo do autonomii i decydowania o własnym życiu; prawo do ulżenia nie do zniesienia cierpieniu; możliwość godnej śmierci; kontroli nad sposobem i czasem odejścia.
- Argumenty przeciw: ryzyko nadużyć i presji na osoby starsze, chore lub marginalizowane; możliwość erozji zaufania między pacjentem a lekarzem; moralne sprzeciwienie się czynnemu zakończeniu życia; obawy o „slippery slope” (rozszerzanie kryteriów z czasem).
Wielu ekspertów podkreśla znaczenie wysokich standardów ochrony pacjenta, przejrzystości statystyk i niezależnej kontroli w systemach, które dopuszczają takie praktyki.
Praktyka i statystyki
W krajach, gdzie eutanazja lub wspomagane samobójstwo są legalne, prowadzi się rejestry przypadków i raporty statystyczne. Dane zwykle obejmują liczbę procedur, przyczyny, wiek, płeć i choroby pacjentów oraz zgodność procedur z obowiązującymi kryteriami. Analizy tych danych pomagają ocenić, czy zabezpieczenia działają i czy występują niezamierzone efekty. Równocześnie interpretacja statystyk może być przedmiotem sporu między zwolennikami a przeciwnikami danego prawa.
Podsumowanie
Eutanazja i wspomagane samobójstwo to złożone zagadnienia łączące medycynę, prawo i etykę. Tam, gdzie są dozwolone, obowiązują rygorystyczne wymogi i procedury mające chronić pacjentów. Dyskusja nad tym, czy i w jakim zakresie takie praktyki powinny być legalne, pozostaje istotnym i żywym elementem debat publicznych na całym świecie.
Jeżeli chcesz, mogę uzupełnić artykuł o konkretne dane statystyczne z wybranych krajów, opisać przykładowe procedury w konkretnych jurysdykcjach lub podać bibliografię i źródła naukowe na ten temat.